前立腺肥大症とテストステロンの誤解を解く
「前立腺肥大症はテストステロンが原因」という誤解が、長年にわたり医療現場でも一般の方々の間でも広まってきました。
しかし、2025年現在の最新研究により、この常識が大きく覆されつつあります。実際には、テストステロンと前立腺肥大症の関係は、私たちが考えていたよりもはるかに複雑で、むしろテストステロンの低下こそが排尿トラブルの一因となる可能性が指摘されているのです。
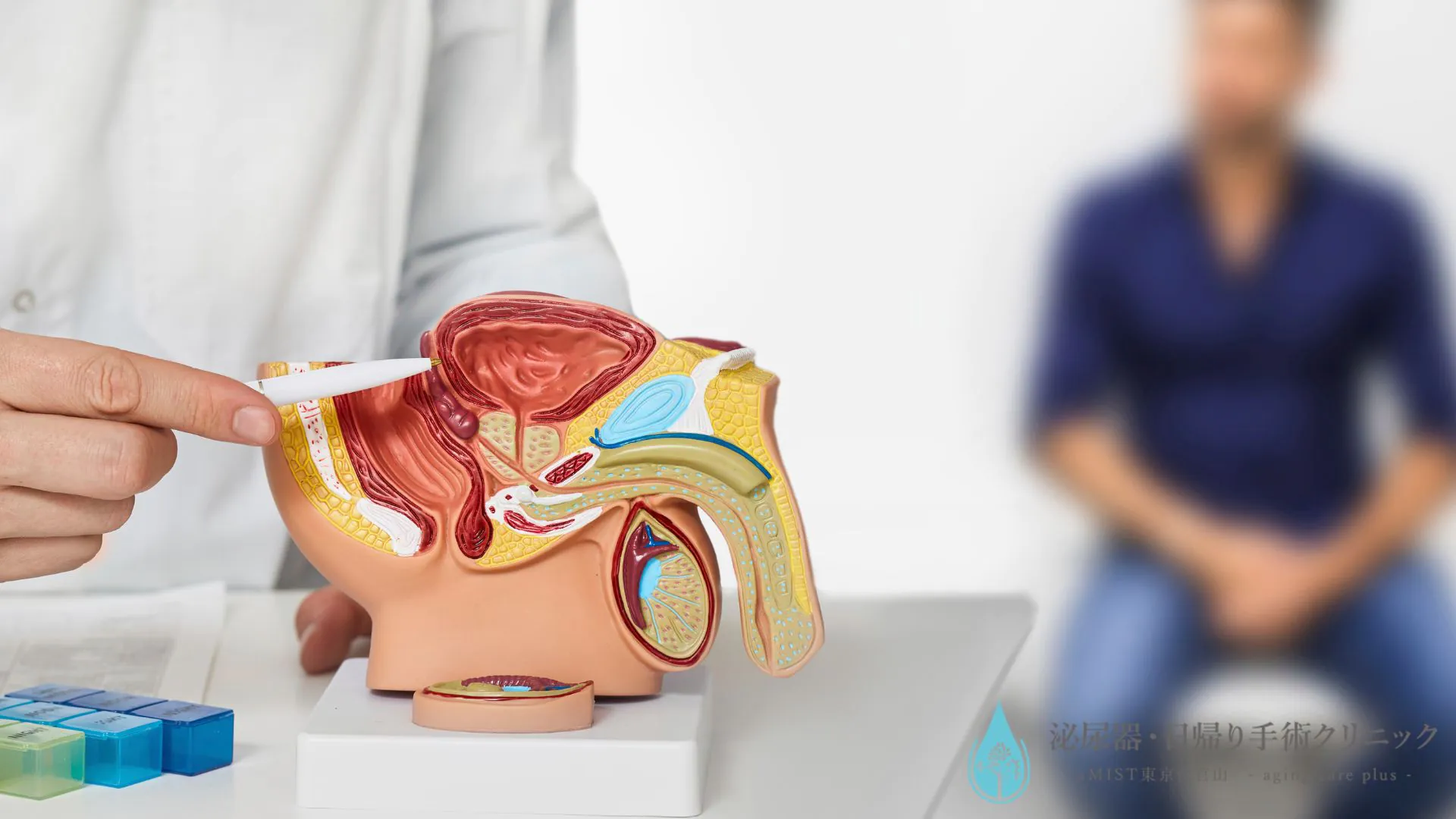
前立腺肥大症は、50歳を過ぎると急増し、60歳になると2人に1人が発症する一般的な疾患です。夜中にトイレで何度も起きる、尿の勢いが弱くなった、といった症状に悩む中高年男性は少なくありません。これらの症状が「年だから仕方ない」と諦められがちですが、適切な理解と治療により改善できる病気なのです。
本記事では、泌尿器科専門医として長年前立腺疾患の診療に携わってきた経験から、前立腺肥大症の真の原因、テストステロンとの関係、そして最新の治療アプローチについて、科学的根拠に基づいて詳しく解説します。
目次
テストステロンは悪者ではない〜現代医学が示す真実
テストステロンそのものは前立腺肥大症を悪化させない
現代の臨床研究が明らかにした最も重要な事実は、テストステロンそのものは「前立腺肥大症を悪化させる悪者」ではないということです。
テストステロンは男性の健康維持に極めて重要なホルモンです。筋肉量や骨密度の維持、精神的活力、性機能など多岐にわたる役割を担っています。むしろ、正常な前立腺の維持、男性の代謝、筋肉量、骨、性機能に不可欠な存在なのです。
前立腺肥大症を進行させる真の犯人はDHT
前立腺肥大症を進行させる中心となるのは、DHT(ジヒドロテストステロン)と加齢性変化(炎症・線維化)です。
DHTは、テストステロンが「5α還元酵素」という酵素によって変換されて生成されます:
テストステロン → 5α還元酵素 → DHT
DHTは強力なアンドロゲン(男性ホルモン)で、その作用はテストステロンの2〜5倍に達します。前立腺肥大症では、前立腺内の5α還元酵素活性が上昇し、局所DHTが過剰化することが問題なのです。
重要なのは、血中テストステロン量とは別に、局所前立腺内でのDHT生成が真の原因だということです。
低テストステロンこそがBPHリスク因子
さらに驚くべき事実があります。血中テストステロンが低い男性ほど、前立腺肥大症(BPH)・下部尿路症状(LUTS)が悪化しやすいという大規模研究が多数報告されているのです。
欧米の大規模データによると、テストステロン低値の男性は国際前立腺症状スコア(IPSS)が高く、最大尿流量も低いことが示されています。
このメカニズムとして、以下が考えられています:
- 骨盤底筋の筋力低下
- 交感神経優位状態による前立腺平滑筋の収縮
- 肥満・メタボリックシンドロームによる慢性炎症→前立腺腫大
つまり、「低テストステロンがBPHリスク」という、従来の常識とは逆転した現象が起きているのです。
なぜ「テストステロン=悪」という誤解が生まれたのか
理由1:DHTを「テストステロン」と混同
最大の誤解の原因は、DHTとテストステロンを混同していることです。
前述の通り、DHTは前立腺肥大の主要ドライバーであり、テストステロンの2〜5倍も強力なアンドロゲンです。しかし、血中テストステロン量とは別に、局所前立腺内でのDHT生成が問題となります。
「男性ホルモンが前立腺を大きくする」という言葉が一人歩きし、テストステロンまでもが悪者扱いされてしまったのです。
理由2:古い時代の前立腺癌データの誤用
40〜50年前の「前立腺癌は男性ホルモンで進行する」というエビデンスが、前立腺肥大症(BPH)にまで誤って一般化されたという歴史的背景があります。
前立腺癌と前立腺肥大症は全く異なる疾患です。しかし、「前立腺」「男性ホルモン」というキーワードが共通していたため、混同が生じてしまいました。
理由3:テストステロン補充療法(TRT)を怖がる文化的背景
日本は特にテストステロン補充療法(TRT)に慎重で、「ホルモン=前立腺に悪い」という誤解が根強く残っています。
欧米では、適切な適応のもとでTRTが広く実施されていますが、日本ではまだ普及が進んでいません。この文化的背景も、誤解を助長してきた一因です。
加齢が前立腺肥大症の最大要因である理由
前立腺肥大症の原因として最も大きな要因は加齢です。
40代では約40%の男性に組織学的な前立腺の肥大が見られ、70歳を超えると約70%にまで増加します。つまり、高齢になるほど前立腺が大きくなる傾向は避けられない生理的変化といえるのです。ただし、前立腺が肥大したからといって必ずしも症状が現れるわけではなく、この点が前立腺肥大症の複雑なところです。
加齢によって前立腺が肥大する詳細なメカニズムは完全には解明されていませんが、男性ホルモンの変化、特にDHTの局所的増加と加齢性変化(炎症・線維化)が深く関与していることが分かっています。特に50代以降になると、この傾向が顕著に現れ始めるため、中高年男性は定期的な検査と自身の排尿状態への注意が必要となります。
組織学的肥大と症状の関係
前立腺の組織学的肥大と実際の症状出現には個人差があります。前立腺が大きくても症状が軽い方もいれば、比較的小さくても強い症状を訴える方もいます。
これは前立腺の肥大する部位や尿道への圧迫の程度が人それぞれ異なるためです。年齢とともに前立腺の内腺部分が腫れてくることが多く、この部分が尿道を直接圧迫すると排尿障害が生じやすくなります。一方で外腺部分の肥大は症状に直結しにくい傾向があります。このような解剖学的な違いが、症状の個人差を生み出しているのです。
テストステロン補充療法(TRT)は前立腺肥大症を悪化させない
現代ではTRTのリスクはほぼ否定されている
テストステロン補充療法(TRT)が前立腺肥大症を悪化させるというエビデンスは、現代ではほぼ否定されています。
多くのランダム化比較試験(RCT)により、以下のことが明らかになっています:
- 前立腺体積はわずかに増加するが(+5〜12%程度)、これは加齢による自然増加と同程度
- 国際前立腺症状スコア(IPSS)は悪化しない。むしろ改善の報告もある
- 最大尿流量(Qmax)も低下しない
- PSA(前立腺特異抗原)が微増することはあるが、前立腺体積・閉塞の増悪はほとんど見られない
米国泌尿器科学会(AUA)と欧州泌尿器科学会(EAU)も、「重度閉塞さえなければTRTは禁忌ではない」と明記しています。
TRTによる閉塞悪化・急性尿閉は極めて稀
TRTによる閉塞悪化や急性尿閉(尿が全く出なくなる状態)は極めて稀です。
前立腺100mLを超える症例や重度閉塞例を除けば、安全に実施できます。実際の臨床現場でも、TRTにより排尿が悪化し、治療(Rezūm/UroLift)を要した症例は稀です。
テストステロン値が低い患者への補充療法
米国の12の学術医療センターで実施された研究では、45歳以上でテストステロン値が275 ng/dL未満、かつ中等度から重度の下部尿路症状を持つ男性114名を対象に、12ヶ月間のテストステロン療法の効果が検証されました。
この研究では、テストステロンゲル群とプラセボ群を比較したところ、国際前立腺症状スコア(IPSS)の改善度に統計的有意差は認められませんでした。テストステロン群では平均5.0ポイントの改善、プラセボ群では4.1ポイントの改善が見られましたが、群間差は-0.9ポイント(P=0.38)でした。
また、前立腺容積はテストステロン群で平均2.0 mL増加し、プラセボ群では0.7 mL増加する傾向が見られました。この程度の増加は臨床的に問題となるレベルではありません。
この結果から、性腺機能低下症を伴う前立腺肥大症患者へのテストステロン補充療法は、症状を悪化させることなく、全身の健康状態を改善する可能性があることが示唆されています。
前立腺肥大症を本当に悪化させる因子
テストステロンが悪者でないとすれば、何が前立腺肥大症を悪化させるのでしょうか。
1. 慢性炎症(慢性前立腺炎・骨盤鬱血)
慢性的な前立腺の炎症は、前立腺の線維化、腫大、交感神経亢進を引き起こします。
細菌感染だけでなく、骨盤内の血流不良による鬱血も炎症の原因となります。長時間の座位や冷え、ストレスなどが骨盤鬱血を悪化させる要因です。
2. 内臓脂肪・インスリン抵抗性
肥満、特に内臓脂肪の蓄積とインスリン抵抗性は、前立腺肥大症の重要なリスク因子です。
メカニズムとして:
- 5α還元酵素活性の上昇 → DHT増加
- 慢性炎症状態の持続
- 前立腺肥大の促進
メタボリックシンドロームとの関連性についても研究が進められており、全身の健康状態が前立腺の状態に影響を与えることが分かってきました。
3. 骨盤循環の低下
骨盤内の血流低下は、下部尿路支持構造の弱化、前立腺へのストレス増加を引き起こします。
MRIや超音波評価により、骨盤循環の低下が前立腺肥大症の悪化と関連していることが示されています。
4. 睡眠障害・低酸素(睡眠時無呼吸症候群)
睡眠時無呼吸症候群(OSA)は、夜間頻尿・交感神経亢進を引き起こし、前立腺肥大症を悪化させる「夜の循環破綻」を生み出します。
睡眠中の低酸素状態が、全身の代謝異常と前立腺への悪影響をもたらすのです。
5. 骨盤底筋の機能低下
骨盤底筋の筋力低下は、尿勢の低下、排尿効率の悪化を招きます。
特にLOH症候群(加齢男性性腺機能低下症候群、つまり低テストステロン状態)と密接に関連しています。テストステロンが低下すると、骨盤底筋を含む全身の筋肉量が減少し、排尿機能が低下するのです。
生活習慣が前立腺肥大症に及ぼす影響
前立腺肥大症の発症リスクには、日常の生活習慣も大きく関与しています。
肥満、運動不足、食生活の乱れ、喫煙、過度のストレスなどが前立腺肥大症のリスクを高める可能性があることが指摘されています。特に糖尿病や高血圧、脂質異常症といった生活習慣病を持つ方は、前立腺肥大症を発症しやすい傾向にあります。
食生活と前立腺肥大症
食事内容も前立腺の健康に影響を与えます。
穀物や大豆、野菜に含まれるイソフラボノイドという成分は、前立腺肥大症の発症を防ぐ効果があるとされています。一方で、コレステロールの高い食品を過剰に摂取すると、5α還元酵素の活性が上がり、DHT生成が増加し、前立腺肥大を促進する可能性があります。
バランスの取れた食事を心がけることが大切です。オメガ-3脂肪酸を含む魚類、抗酸化作用のあるフルーツや野菜を積極的に摂取することで、前立腺の健康維持に役立つと考えられています。
また、過度のアルコール摂取は前立腺の充血を引き起こし、尿が出にくくなる原因となるため、適量を守ることが重要です。
運動習慣の重要性
適度な運動は前立腺肥大症の予防に効果的です。
有酸素運動は全身の血流を改善し、肥満の予防にもつながります。また、骨盤底筋のエクササイズは排尿機能の改善に役立つ可能性があります。
長時間座ったままの姿勢は前立腺への圧迫を増やすため、デスクワークが多い方は定期的に立ち上がって体を動かすことを心がけましょう。下半身の保温も大切で、冷えは排尿障害を悪化させる要因となります。
先天的な体質と前立腺肥大症
前立腺肥大症には遺伝的要因も関与している可能性があります。
家族内で前立腺肥大症の方が多い場合、発症リスクが高まることが指摘されています。父親や兄弟に前立腺肥大症の既往がある方は、より早い段階から定期的な検査を受けることが推奨されます。
遺伝的素因と環境要因が複合的に作用して発症に至ると考えられており、家族歴がある方は特に生活習慣の改善に注意を払う必要があります。
前立腺肥大症の予防と日常生活での注意点
前立腺肥大症の進行を遅らせるためには、日常生活での工夫が重要です。
排尿習慣の管理
尿意を感じたらすぐにトイレに行くことが基本です。
尿を我慢しすぎると膀胱や腎臓に負担がかかり、症状を悪化させる可能性があります。また、便秘も前立腺を圧迫する要因となるため、食物繊維を十分に摂取し、規則正しい排便習慣を維持することが大切です。
水分摂取のバランス
水分摂取については、過度な制限は必要ありません。
適度に水分を摂ることで尿路の健康を保つことができます。ただし、就寝前の大量の水分摂取は夜間頻尿の原因となるため、夕方以降は控えめにすると良いでしょう。
入浴と保温の効果
毎日ぬるめのお風呂にゆったりとつかることは、前立腺周辺の血流を改善し、筋肉の緊張をほぐす効果があります。
下半身を冷やさないよう、季節を問わず保温を心がけることも症状の軽減に役立ちます。
薬剤使用時の注意
風邪薬や精神安定剤、抗ヒスタミン剤などの中には、排尿障害を悪化させる成分が含まれているものがあります。
これらの薬を服用する際は、必ずかかりつけ医に相談し、前立腺肥大症があることを伝えることが重要です。
まとめ〜正しい理解が適切な治療への第一歩
前立腺肥大症は、加齢を最大の要因としながらも、DHT(ジヒドロテストステロン)の局所的増加、慢性炎症、線維化、そして生活習慣、遺伝的要因など複数の要素が複雑に絡み合って発症する疾患です。
最も重要なポイント:
- テストステロンそのものは前立腺肥大症を悪化させない
- 前立腺肥大症を進行させる中心はDHTと加齢性変化
- 低テストステロンこそがBPH・LUTS悪化のリスク因子
- テストステロン補充療法(TRT)が前立腺肥大症を悪化させるというエビデンスは、現代ではほぼ否定されている
70代男性の約8割に前立腺の肥大が見られることからも分かるように、高齢になるほど発症リスクは高まります。しかし、早期に適切な対策を講じることで、症状の進行を遅らせ、生活の質を維持することが可能です。
バランスの取れた食事、適度な運動、ストレス管理、定期的な健康チェックなど、日常生活での工夫が予防と症状改善の鍵となります。特に、内臓脂肪の蓄積を防ぎ、骨盤底筋を鍛え、骨盤循環を改善することが重要です。
テストステロン補充療法については、最新の研究により、重度閉塞例を除けば安全に実施でき、全身の健康状態を改善する可能性が示されています。
排尿に関する症状が気になる方は、早めに泌尿器科を受診し、専門医の診断を受けることをお勧めします。前立腺肥大症は適切な治療により管理可能な疾患ですので、一人で悩まず、医療機関に相談することが大切です。
「テストステロン=悪」という誤解を解き、正しい知識に基づいた治療選択を行うことが、前立腺肥大症との上手な付き合い方の第一歩です。

〈著者情報〉
泌尿器日帰り手術クリニック
uMIST東京代官山 -aging care plus-
院長 斎藤 恵介




